
Прорив виразки – це наскрізний поразку шлункової стінки, яка утворюється на місці хронічної, гострої виразки. Клінічні прояви цієї патології характеризуються блювотою, лихоманкою, сильним болем у животі, тахікардією, твердим животом. Виявити і встановити діагноз допоможе правильна діагностика: КТ, рентген, УЗД, лапароскопія. Найчастіше, лікування здійснюється хірургічним шляхом, який доповнюється терапією.
Зміст
- 1 Відомості про захворювання
- 2 Клінічна картина
- 3 Етіологія хвороби
- 4 Діагностичні методи
- 5 Лікування
- 5.1 Хірургічне втручання
- 5.2 Дієта після операції
- 5.2.1 Що не можна їсти
Відомості про захворювання
Проривна виразка – ускладнення виразкової хвороби шлунка, дванадцятипалої кишки, яке провокує повідомлення просвітів зазначених відділів ШКТ з очеревиною. Перфоративна виразка шлунка виникає із-за хімічних, бактеріальних, фізичних подразників, присутніх в харчовій масі. У результаті цього спостерігається розвиток перитоніту, що вимагає невідкладного оперативного втручання.
У більшості випадків прорив виразки шлунка фіксується у людей похилого віку. Зустрічається цей тип хвороби рідко, два випадки на 10 тисяч осіб. Проривна виразка шлунка і дванадцятипалої кишки виявляються частіше у чоловіків, ніж у жінок. Перфорація виразки – одна з основних причин летального результату патології. Згідно з дослідженнями у сфері гастроентерології, випадки проривної виразки дванадцятипалої кишки виявляються втричі рідше, ніж шлунка.
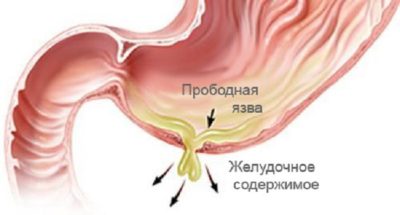
Проривна виразка має свою класифікацію з локалізації, походженням, а також за симптомами. За місцем локалізації можна виділити:
Виразка дванадцятипалої кишки:
- бульбарна;
- постбульбараная.
Виразка шлунка:
- задньої, передньої стінки наступних відділів;
- великої, малої кривизни.
Класифікація за походженням:
- перфорація хронічної форми;
- гострою, симптоматичної форми;
- у разі паразитарної хвороби;
- при ураженні порожнистого органа пухлиною.
Різновиди за симптоматикою:
- з кровотечею в черевну порожнину чи ШЛУНКОВО-кишкового тракту;
- прикрита і типова;
- атипова.
Стадії розвитку:
- первинний шок – перитоніт хімічний;
- бактеріологічний перитоніт;
- уявне благополуччя, запальна реакція;
- абдомінальний сепсис, розлитої гнійний перитоніт.
Щоб вчасно почати лікування, важливо своєчасно виявляти підозрілі симптоми.
Клінічна картина

Основні симптоми проривної виразки шлунка: різка біль у животі, твердий живіт, при пальпації – посилена болючість живота. Як правило, сильна шлункова біль проявляється за кілька днів до нападу. Біль може віддавати в лопатку, руку, плече.
Коли прориває задня стінка шлунка, відбувається переливання кислоти соляної в клітковину, розташовану в заочеревинному просторі або в сумку сальника. В такому випадку спостерігається не сильно виражена біль.
При проривної виразці шлунка хворий приймає вимушене положення – коліна притиснуті до живота, біль посилюється при будь-якому незначному русі. Стають більш вираженими поперечні борозни, наявні на м’язах живота. Також спостерігається задишка, брадикардія, артеріальна гіпотонія. У перший час нападу спостерігається інтенсивна болючість у разі пальпації області епігастрію. Потім біль розноситься по всій черевної порожнини.
Етіологія хвороби
Фактором ризику розвитку перфорації є наявність виразкової хвороби, хелікобактерної верифицированной інфекції. Найбільш рідкісні причини виникнення цього ускладнення:
- атеросклероз;
- недостатність циркуляції крові;
- збій у функціонуванні внутрішньої секреції;
- ішемія внутрішніх органів, розлад дихання.
Спостерігається три стадії. Тривалість початковій стадії становить до шести годин від початку нападу. На цьому етапі відбувається проникнення кислоти в очеревину, що провокує хімічне ураження черевної області. Симптоматика – різкий інтенсивний біль в області живота.
Тривалість другої фази дорівнює шести-дванадцяти годин. Для неї характерне надмірне продукування ексудату, він розбавляє соляну кислоту, що зменшує інтенсивність больових відчуттів.
Для третьої стадії притаманне розвиток гнійного перитоніту, абсцес. Виникає через дванадцять годин після перфорації.
Діагностичні методи

При підозрі на прорив хворому пропонують провести консультацію досвідченого хірурга, гастроентеролога, виконати обов’язкове інструментальне дослідження. Завдання лікарів – відшукати гази, а також рідина в черевній порожнині. Що стосується рентгена, його роблять у вертикальному і бічному положенні. З її допомогою можна легко виявити газ, розташований над печінкою. Корисність дослідження складає 80%.
Щоб діагностика була точною, потрібно застосувати комп’ютерну томографію. Її інформативність дорівнює 98%. Вона визначить потовщення дуоденальних і шлункових зв’язок. При УЗД черевної порожнини лікар здатний побачити рідина, газ, гіпертрофований ділянку в стінці шлунка. Ультразвукове дослідження дозволяє виявити прикриту перфорацію.
Завдяки езофагогастродуоденоскопії є можливість визначити діагноз прориву у 9 пацієнтів з 10. ЕГДС візуалізує подвійне прорив, кровотеча, малігнізацію. З’являється шанс встановити відповідну тактику для хірургічної операції.
За допомогою діагностичної лапароскопії можна виявити випіт, газ. Дослідження підходить для всіх хворих, у яких є висновки сумнівного характеру на основі проведених досліджень: КТ, УЗД, ЕГДС, рентгенографія. Вона диференціюється з панкреатитом, гострим апендицитом, аневризмом черевної аорти та холециститом, інфарктом.
Лікування

Мета лікувальної терапії полягає в порятунку життя, ліквідації небезпечного дефекту, правильному лікуванні розлитого перитоніту. У медичній практиці зафіксовані випадки консервативного лікування перфорації. Його застосовують у двох ситуаціях:
- відмова пацієнта від хірургічного втручання;
- соматична декомпенсована патологія.
Консервативне лікування має деякі умови, які потрібно дотримуватися: менше 20 годин від початку перфорації, гемодинаміка стабільна, відсутня напружений пневмоперитонеум, а також вік хворого повинен бути не більше 70 років. Консервативна методика включає в себе купірування сильної болі, застосування антисекреторних засобів та антибіотиків, дезінтоксикаційної і антихелікобактерної терапії.
Хірургічне втручання

Що стосується хірургічного втручання, можна виділити 3 підходи: акуратне знешкодження прориву, проведення висічення шлункової виразки, резекція. Найчастіше, проводиться закриття дефекту допомогою тампонади, ушивання або прикриття сальником.
До закриття прориву є наступні показання: тяжкий стан хворого, перфорація протікає без симптомів, тривалість загострення більше дванадцяти годин. Якщо почати терапію через добу, то можливий летальний результат. Щоб домогтися добрих результатів шляхом закриття, після операції проводиться антихелікобактерного, антисекреторна терапія.
Показано висічення кожного десятого пацієнта.
Подібна операція необхідна тоді, коли є стеноз, кровотеча, велика перфорація, є підозра на малігнізацію. Якщо немає можливості виконати перераховані маніпуляції, хірург змушений провести резекцію шлунка. В основному, вона потрібна при ускладненнях, наявності підозр на онкологію, коли розмір перфоративного отвору становить не менше двох сантиметрів. Небезпека перфоративної виразки шлунка досить велика.
Дієта після операції

Основні принципи дієти:
- споживання їжі до 6 разів на добу;
- їжа повинна бити пюреподібного або напіврідкої;
- готувати на парі або варити;
- сіль в обмеженій кількості;
- слід обмежити прості вуглеводи.
На 2-й день після операції можна приймати — мінеральну воду, неміцний чай, киселі. Після закінчення 2-3 доби в раціон можна додавати — відвар з шипшини, протерті супи та каші, яйця некруто, овочеві супи-пюре. На 10-ту добу у раціон вводять — пюре з відварної картоплі, парові котлети і фрикадельки з нежирного м’яса або риби, запіканки із сиру, незбиране молоко і некислі молочні продукти.
Тільки через місяць можна приймати хлібні вироби: сушіння, черствий хліб, сухарі.
Що не можна їсти

Приблизний список продуктів:
- жирне м’ясо та рибу;
- бульйони;
- гострі, копчені, солоні, пряні страви;
- консерви;
- субпродукти;
- копченості;
- гриби;
- бобові;
- маринади;
- здобну випічку;
- соуси;
- варення;
- шоколад і какао;
- мед;
- морозиво;
- алкоголь;
- газовану воду.
При наявності підозрілих проявів, терміново викликайте невідкладну допомогу.


